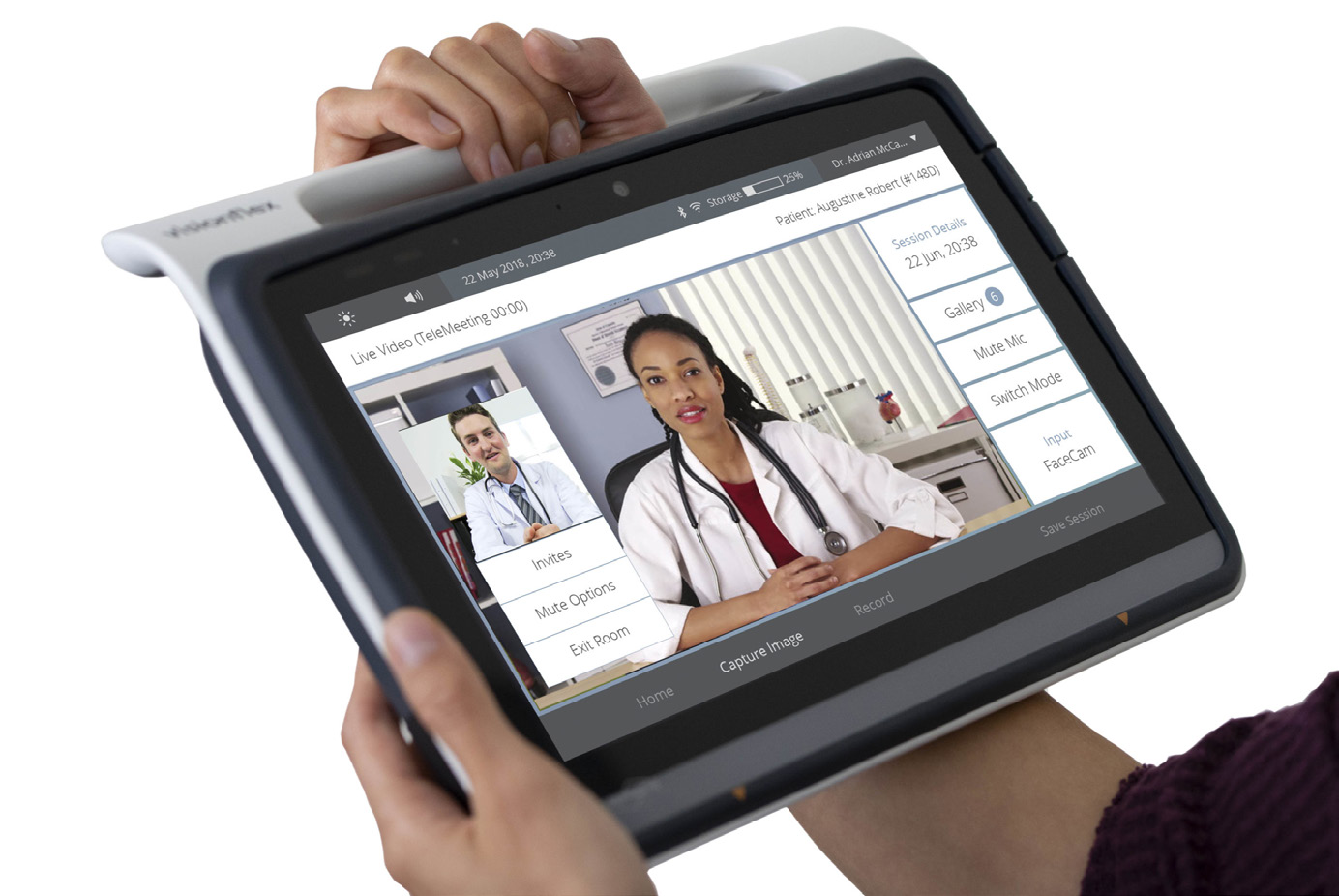
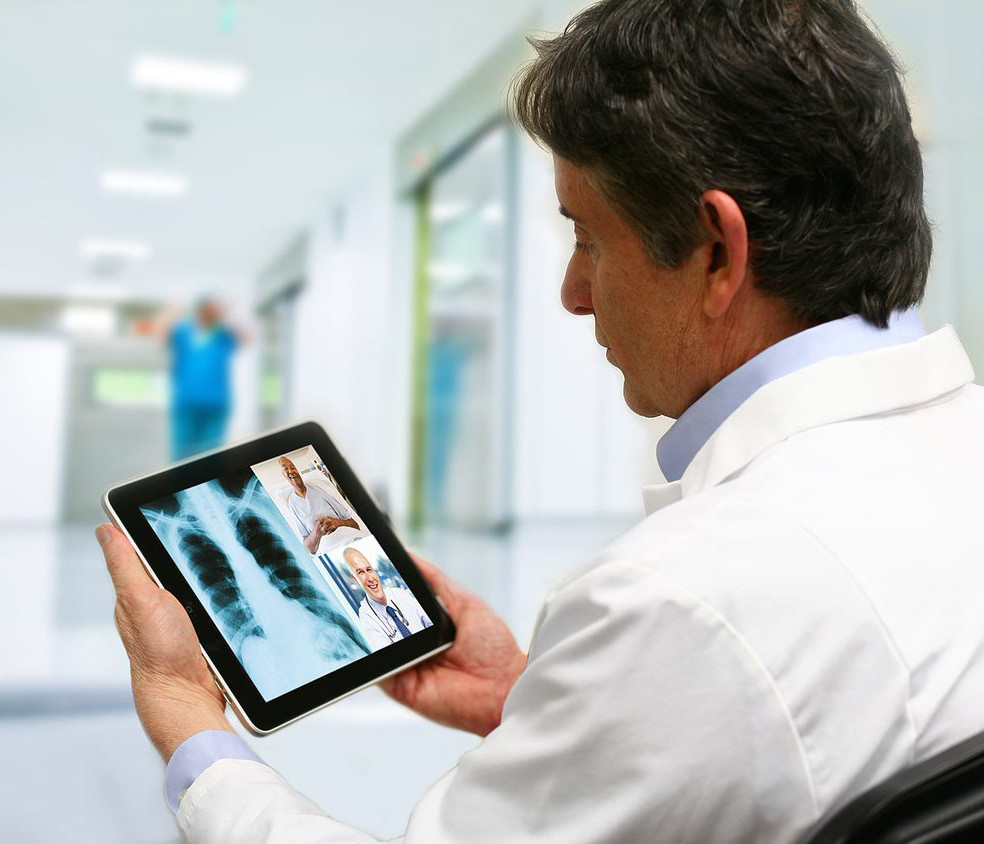
Om de unieke omstandigheden van de COVID-19 pandemie het hoofd te bieden, waren veel zorgverleners genoodzaakt om in 2020 snel telegezondheidszorgprogramma's op te schalen.
Tijdens de eerste twee kwartalen van de pandemie, consumentengebruik steeg 35% vergeleken met dezelfde periode vorig jaar.
De overstap naar virtuele zorg heeft een aantal voordelen
Daarnaast blijkt uit onderzoek van McKinsey dat 76% van de patiënten geïnteresseerd is in het gebruik van telegezondheidszorg in de toekomst. Ondertussen staat 57% van de zorgverleners positiever tegenover telehealth dan voorheen.
Nu zowel patiënten als zorgverleners steeds meer vertrouwd raken met virtuele zorg, zal telezorg een algemeen zorgmodel worden.
Inclusief: Verbeterd gemak voor de patiënt
Betere toegang tot zorg
Betere resultaten voor patiënten
Verbeterde retentie van patiënten
Verbeterde tevredenheid van leveranciers
Efficiëntere gezondheidszorg
Om een duurzaam telegezondheidsprogramma op te zetten, hebben zorgverleners een betaalbare oplossing nodig die integreert met hun bestaande tools en workflows, die gemakkelijk te gebruiken is voor zorgverleners en patiënten en die de veiligheid biedt om (Protected Health Information) PHI te beschermen.
Om zorgverleners te helpen een 30.000 ft overzicht te krijgen van het zich ontwikkelende telegezondheidslandschap, kijken we in de rest van dit document naar de mogelijke gebruikssituaties voor digitale zorg, ondersteunende technologie en budgettaire overwegingen.
Medische gebruikssituaties voor telegezondheidszorg
Met de juiste technologische infrastructuur heeft gevirtualiseerde zorg de potentie om voordelen te bieden voor een groot aantal zorgscenario's. Volgens schattingen van McKinsey:
20% van alle bezoeken aan de spoedeisende hulp kunnen worden vermeden met virtuele spoedeisende hulp
24% van kantoor- en polikliniekconsulten kan virtueel worden uitgevoerd
35% van reguliere thuiszorgdiensten kan worden gevirtualiseerd
Telehealth kan helpen om de zorg geheel of gedeeltelijk te virtualiseren voor zowel ambulante als intramurale zorg. Deze zijn
een aantal van de meest effectieve use cases voor telegezondheidszorg:
Patiëntenbewaking op afstand
Patiëntenbewaking op afstand is de overkoepelende categorie die een breed scala aan patiëntscenario's voor telegezondheidszorg omvat. Met artsen en patiënten verbonden via video van hoge kwaliteit, EHR-integratie en verbonden medische apparaten, kunnen artsen patiënten op afstand evalueren, diagnosticeren, behandelen en observeren.
Zorgscenario's omvatten postoperatieve zorg, beheer van chronische ziekten, spoedeisende zorg, acute zorg, therapietrouw, patiëntenvoorlichting en meer. Het op afstand monitoren van patiënten heeft ook toepassingen voor intramurale zorgomgevingen. Tijdens de huidige pandemie bijvoorbeeld, hebben virtuele rondes zorgverleners in staat gesteld om optimale zorg te bieden aan geïsoleerde patiënten terwijl ze zichzelf beschermden tegen COVID-19.
Gecoördineerde zorg
Patiënten die herstellen van een acute ziekte of verwonding kunnen een lange postacute revalidatieperiode ondergaan. Hiervoor is vaak coördinatie nodig tussen meerdere medische experts van verschillende disciplines en moeten de patiënten van het ene naar het andere kantoor reizen.
Een patiënt die herstellende is van een auto-ongeluk kan bijvoorbeeld een assistent nodig hebben om hem te helpen met de dagelijkse fysiotherapie-oefeningen. Met een telehealth-video-oplossing kan een fysiotherapeut de patiënt en zijn zorgassistent op afstand begeleiden bij het uitvoeren van de oefeningen, vanuit de eigen woning van de patiënt.
Virtuele gecoördineerde zorg is ook nuttig in intramurale settings, vooral in landelijke gebieden met beperkte medische middelen. Met een telezorgoplossing in het ziekenhuis die is uitgerust met video en verbonden medische apparatuur, kan de zorgverlener op locatie samenwerken met een expert op afstand om de patiënt te evalueren en een behandelplan te adviseren.
Virtuele bezoeken
Videogerelateerde virtuele bezoeken nemen barrières weg voor patiënten om routinematige medische zorg te ontvangen. Virtuele bezoeken kunnen worden gebruikt voor niet-acute consulten, zoals verkoudheidssymptomen of huidirritatie, en voor het beheer van chronische ziekten.
A Ziekenhuis Coloradomaakte bijvoorbeeld gebruik van videoconferenties om de frequentie van consulten met artsen te verhogen voor jongvolwassenen met type 1-diabetes. Het doel van het programma was om deze groep met een hoog risico te helpen om medische zorgachterstanden en complicaties als gevolg van de ziekte te voorkomen.
Met persoonlijke videoconsulten kunnen medische professionals vroegtijdig ingrijpen, digitale coaching bieden of toezicht houden op het thuis toedienen van medicatie.
Virtuele zorg voor gedragsgezondheid
Ziekenhuizen hebben vaak beperkte middelen om de beste behandeling te bieden aan mensen met gedragsproblemen of verslavingsproblemen. Helaas wordt iemand die lijdt aan een episode in de gedragsstoornis meestal overgedragen aan de politie voor vervoer naar de gevangenis als er geen sprake meer is van een acute medische noodsituatie.
Maar met een mobiele telezorgoplossing is er een betere optie.
Met behulp van videoconferenties kan een ziekenhuis in Charleston heeft een TelePsych geïmplementeerd programma om patiënten te helpen de meest geschikte zorg te krijgen op het moment dat ze die nodig hebben. Zodra een patiënt is vrijgesproken van een medisch noodgeval, roept de ambulance een mobiel crisisteam op. De patiënt wordt vervolgens verbonden met een professional op het gebied van gedragsgezondheid via
video voor onmiddellijke beoordeling en aanbevelingen voor behandeling.
Hierdoor komen niet alleen ziekenhuismiddelen vrij voor medische noodgevallen, maar krijgen patiënten ook toegang tot zorg die anders misschien niet beschikbaar zou zijn.
Technologie voor telegezondheidszorg
Hoewel patiënten zich steeds meer op hun gemak voelen bij virtuele zorg, willen ze nog steeds een bepaald soort interactie met hun zorgverlener. Patiënten willen vertrouwen hebben in de deskundigheid van hun arts, de effectiviteit van de zorg en de bescherming van hun privacy. Om dit in een virtuele omgeving mogelijk te maken en een meeslepende ervaring te bieden, moeten zorgverleners de barrières tussen de technologieën doorbreken.
Dit omvat hostinginfrastructuur, video-eindpuntapparaten, aangesloten medische apparaten en interoperabiliteit met medische software en workflows.
Hosting voor telegezondheidszorg
Bij het uitbreiden van telegezondheidsdiensten moeten zorgverleners waarschijnlijk ook hun hostingcapaciteit uitbreiden.
Terwijl de meeste IT-uitgaven in 2020 inzakten samen met de pandemische economie, groeiden de uitgaven voor de publieke cloud naar schatting met 19%. Om patiënten in contact te brengen met artsen in een ambulante omgeving, moeten zorgaanbieders overwegen om telegezondheidsdiensten te hosten via de public cloud of private cloud. Veel aanbieders van telegezondheidszorg hebben exclusieve hostingovereenkomsten met een gekozen cloudprovider, waarvan Microsoft Azure, Amazon Web Services en Google Cloud Platform de populairste zijn.
Het is belangrijk om te onderzoeken bij welke cloudprovider je telezorgoplossing wordt gehost, omdat dit van invloed is op de integratie met je andere digitale hulpmiddelenx
Terwijl de publieke cloud de meest schaalbare hostingoptie zal zijn voor ambulante telehealth, kan hosting op locatie een praktische optie zijn voor telehealthoplossingen in het ziekenhuis - vooral als uw instelling bestaande capaciteit heeft op tweedehands servers. Een derde optie is een hybride hostingoplossing. Bij dit model gaan ziekenhuizen door met het hosten van programma's via on-site infrastructuur, maar schalen ze de telegezondheidsdiensten ook op door cloudcapaciteit op basis van abonnementen of gebruik aan te schaffen.
Compatibiliteit met apparaten
Telezorgoplossingen moeten kosteneffectief en gebruiksvriendelijk zijn. Daarom is het het beste om een oplossing te zoeken die compatibel is met een breed scala aan eindpunten - idealiter de eindpunten die artsen en patiënten al gebruiken.
Met browser- en apparaat agnostische telehealth videoconferentie apps kunnen patiënten communiceren met medische professionals vanaf de tablet of smartphone die ze al bezitten. Om de adoptie verder te stimuleren, kiest u een videocommunicatietool die de 'click-to-connect'-functionaliteit ondersteunt, zodat gebruikers geen nieuwe applicatie hoeven te downloaden en zich niet hoeven te registreren.
Telezorgoplossingen moeten ook compatibel zijn met de hardware in uw zorginstelling, zoals monitoren aan het bed.
Integratie EHR
Voor 360° zorg hebben artsen en patiënten toegang nodig tot historische en real-time medische gegevens. Om een naadloze zorgervaring voor patiënten en toegang tot medische dossiers voor zorgprofessionals te garanderen, moet uw telezorgoplossing integreren met uw EHR-systeem.
Met een volledig geïntegreerde oplossing hebben artsen toegang tot patiëntendossiers en kunnen ze een virtueel consult afnemen vanaf hetzelfde platform. Op dezelfde manier kunnen patiënten inloggen en hun medicijnen, testresultaten, facturen en eerdere afspraken bekijken en deelnemen aan virtuele afspraken door op een knop te drukken om verbinding te maken.
Medische apparaten
Verbonden medische apparaten kunnen artsen helpen bij het monitoren, diagnosticeren en behandelen van patiënten buiten een klinische omgeving. Eenvoudige draagbare apparaten kunnen informatie verzamelen over de hartslag, bloeddruk en het activiteitenniveau van een patiënt. Met geïntegreerde apparaten kunnen deze gegevens automatisch worden geregistreerd in een EHR of softwareprogramma voor patiëntenzorg.
Met meer geavanceerde apparaten zoals het handapparaat van TytoCare kunnen artsen op afstand het hart, de longen, de huid, de oren, de keel, de buik en de lichaamstemperatuur van een patiënt onderzoeken. Horus scopen en stethoscopen ontworpen voor telegeneeskunde zijn ook gebruikelijk in de virtuele zorgomgeving.
Om deze essentiële programma's op korte en lange termijn te ondersteunen, kunnen systeembeheerders de volgende stappen nemen:
Een oplossing zoeken die voldoet aan specifieke behoeften van de patiëntenpopulatie
Alternatieve financiering aanvragen, zoals federale subsidies en vergoedingen
Gegevens verzamelen om de efficiëntie en financiële duurzaamheid van het programma te meten
Een specifieke oplossing voor specifieke behoeften
Er zijn veel telezorgoplossingen op de markt en ze zijn niet allemaal geschikt voor u en uw patiënten. Een opgeblazen oplossing met ongebruikte of onnodige functies slokt budget op - waarschijnlijk ten koste van de kwaliteit van de zorg. Voordat u beslist over een oplossing, moet u een verkennende groep vormen om zorgverleners en patiënten te interviewen om te zien waar de werkelijke behoefte ligt.
Subsidies en alternatieve financiering
Ziekenhuizen met weinig geld kunnen het moeilijk vinden om de telegezondheidsprogramma's te ondersteunen die patiënten en medische professionals nodig hebben. Gelukkig heeft de federale overheid talrijke financieringsmogelijkheden geopend om telegezondheidszorg en aangesloten diensten in 2021 te ondersteunen.
De FCC COVID-19 Telegezondheidsprogramma wordt vanaf dit schrijven verlengd met een extra $249,95 miljoen aan federale financiering. Aanvullende financieringsmogelijkheden zijn beschikbaar via de HSS, HRSA en USDA.
Houd er rekening mee dat subsidiemogelijkheden competitief en tijdsgevoelig zijn. Om met succes een toekenning te ontvangen, moet je een subsidieteam hebben dat wordt geleid door een projectkampioen. Voordat je een subsidiemogelijkheid nastreeft, moet je team de volgende vragen beantwoorden:
Komen we in aanmerking voor deze subsidie/financieringsmogelijkheid?
Helpt deze financiering ons een specifieke medische of dienstverleningsbehoefte op te lossen?
Zullen we kunnen voldoen aan de vereisten na de gunning?
Hebben we de cashflow voor noodzakelijke aankopen vooraf (voor terugbetalingsprogramma's)?
Kunnen we het programma voortzetten als de financiering afloopt?
Efficiëntie meten
Het is moeilijk om te verbeteren wat je niet meet. Of het nu is voor je eigen telehealth budgettering en programma optimalisatie, of post-subsidie rapportage verplichtingen, het is belangrijk om de efficiëntie van je telehealth programma te meten.
Metrics die je kunnen helpen om het succes en de duurzaamheid van je telezorgprogramma te meten zijn onder andere:
Overname door patiënten en artsen
Verandering in zorgkosten voor leveranciers
Verandering in zorgkosten voor patiënten
Verandering in aantal heropnames
Verandering in vroegtijdige interventie behandelingspercentages
Tevredenheid van patiënten
Tevredenheid van artsen
Metrics moeten worden aangepast aan je specifieke telehealth programma, use case en doelen.
Om de tijd en kosten van het inhuren van een speciale datawetenschapper te vermijden, kun je overwegen om een ingebouwde softwareoplossing te gebruiken die automatisch relevante telegezondheidsgegevens verzamelt en analyseert.
VidyoInsights is een prestatiebewakingssysteem en analysetool waarmee klanten infrastructuurstatistieken centraal kunnen bekijken en waarmee ze inzicht krijgen in KPI's van hun infrastructuur, zoals CPU, geheugen, threads, schijfgebruik en meer.
Vidyo partner, Ignis Health, biedt een Telehealth Hulpprogramma (TRP) dat gegevens verzamelt over klinische, financiële en operationele aspecten van telegezondheidszorg.
Met gegevens op intuïtieve dashboards kunnen beheerders actie ondernemen om inefficiënties te corrigeren, inkomsten te verhogen en patiëntresultaten te verbeteren.
Alle oplossingen van VidyoHealth zijn HIPAA-conform, gebruiksvriendelijk en veilig.
Een met VidyoHealth uitgeruste telezorgoplossing biedt voordelen voor een aantal zorgscenario's:
eICU-bewakingsmogelijkheden om vroegtijdige interventiemogelijkheden te identificeren voor de meest kritieke patiënten met de hoogste kosten.
Virtuele rondes voor intramurale zorg om PBM's te sparen en personeel te beschermen dat besmettelijke patiënten verzorgt.
Virtuele visitatie om geïsoleerde patiënten in contact te brengen met hun familie, geliefden en ondersteunende netwerken.
Virtuele bezoeken en consulten om de toegang tot zorg uit te breiden over een groter geografisch gebied en toegang te bieden tot experts die niet ter plaatse zijn.
Multidisciplinaire zorg, of gecoördineerde zorg, om medische professionals van verschillende disciplines virtueel samen te brengen om uitgebreide behandelplannen voor patiënten op te stellen.
Telehealth is snel aan het uitgroeien tot een voorkeursmodel voor zorg, een katalysator van superieure resultaten voor patiënten en een aanjager van inkomsten. VidyoHealth is er om uw organisatie te helpen opschalen en onderhouden van een virtuele zorg-programma. Voor meer informatie, neem dan contact op met een VidyoHealth expert vandaag.
Meer informatie over end-to-end digitale gezondheidszorg
VidyoHealth biedt speciaal gebouwde telehealth-oplossingen die een hoge kwaliteit, tijdige zorg te ondersteunen om de resultaten voor de patiënt te verbeteren. Sluit je aan bij de meer dan 4.500 ziekenhuizen in de Verenigde Staten die VidyoHealth oplossingen gebruiken om superieure zorg te leveren en kosten te besparen.